Le syndrome coronarien aigu est un complexe de symptômes cliniques causé par une réduction soudaine du flux sanguin dans les artères coronaires qui est responsable de l'approvisionnement du cœur en oxygène et en nutriments. Par conséquent, une ischémie dans le muscle cardiaque peut entraîner sa nécrose, c'est-à-dire une crise cardiaque. Quelles sont les causes et les symptômes du SCA?
Table des matières
- Syndrome coronarien aigu - symptômes
- Syndrome coronarien aigu - diagnostic
- Syndrome coronarien aigu - traitement
- Syndrome coronarien aigu - premiers soins
- Complications des syndromes coronariens aigus
- Syndrome coronarien aigu - pronostic et rééducation
Les syndromes coronariens aigus (SCA) sont l'une des manifestations de la cardiopathie ischémique largement comprise associée à des modifications pathologiques des artères du cœur, c.-à-d. maladie de l'artère coronaire. En plus de la coronaropathie aiguë, on peut également distinguer des syndromes coronaires stables. Comme son nom l'indique, cette division est principalement due aux différentes dynamiques du parcours. Plus de 98% des maladies coronariennes sont causées par l'athérosclérose.
L'athérosclérose est une maladie inflammatoire chronique des artères conduisant à la formation de ce qu'on appelle plaques athéroscléreuses dans leurs parois. La plaque mature se compose d'une couverture composée de cellules musculaires et de collagène et d'un noyau lipidique. Ils conduisent à un rétrécissement de la lumière des artères.
L'athérosclérose dans les artères coronaires peut limiter le flux sanguin, ce qui, dans les états de demande accrue en oxygène du muscle cardiaque, par exemple pendant l'exercice, peut conduire à une ischémie se manifestant par une douleur thoracique.
Le mécanisme décrit est la cause d'une angine de poitrine stable (ou angine de poitrine), qui est un syndrome coronarien stable.
Le SCA, à son tour, est le plus souvent causé par la rupture de la plaque athéroscléreuse et une obstruction soudaine de l'artère coronaire. La restriction d'écoulement peut être provoquée par un matériau embolique provenant d'une fracture de plaque ou par une thrombose qui se forme sur la base de la fracture.
Les causes des syndromes aigus sont plus souvent les soi-disant plaques instables. Ils peuvent être petits et ne pas provoquer les symptômes d'une angine de poitrine stable, mais avoir une couverture mince et un noyau relativement grand, ce qui les rend plus sujets à la rupture.
La thrombose qui s'accumule dans l'artère n'a pas à obstruer complètement sa lumière. Les effets dépendent également en grande partie de sa localisation dans la circulation coronarienne. En conséquence, les personnes touchées par un tel événement constituent un groupe hétérogène de patients et les syndromes coronariens aigus peuvent être divisés en:
- angor instable (UA) - les dommages à la plaque entraînent une altération du flux dans l'artère coronaire, mais elle n'est pas complètement fermée
- l'infarctus du myocarde sans élévation du segment ST - NSTEMI - peut être une conséquence de l'UA, mais dans ce cas, les cellules myocardiques sont déjà endommagées par l'ischémie;
- infarctus du myocarde avec élévation du segment ST - STEMI - un thrombus sur une plaque cassée ferme généralement complètement la lumière de l'artère, entraînant une nécrose du myocarde
Le syndrome coronarien aigu peut survenir à la fois chez une personne ayant des problèmes coronariens préexistants ou constituer la première manifestation d'une cardiopathie ischémique, qui nécessite un traitement chronique.
Les causes rares et non athérosclérotiques d'infarctus du myocarde sont toute condition qui peut perturber l'équilibre entre les besoins du cœur en oxygène et restreindre autrement le flux dans les artères coronaires. Ceux-ci inclus:
- malformations cardiaques (sténose ou régurgitation aortique)
- empoisonnement au monoxyde de carbone
- état septique
- anémie profonde
- crise d'hypertension
- hypotension prolongée
- crise thyroïdienne
- Arythmie cardiaque
- obstruction
- consommation de cocaïne et bien plus encore.
Syndrome coronarien aigu - symptômes
Le symptôme principal et le plus courant est la douleur thoracique. Il est généralement écrasant, serrant, bien qu'il puisse parfois être piquant.
La douleur est généralement située derrière le sternum et peut irradier caractéristique - le plus souvent vers la mâchoire inférieure, l'épaule gauche et le bras supérieur. Il apparaît soudainement et dure généralement plus de 20 minutes. L'administration sublinguale de nitroglycérine ne soulage pas les symptômes.
Ces caractéristiques distinguent la douleur d'infarctus de la douleur d'angor stable.
Contrairement à une crise cardiaque, la douleur est causée par un effort physique (ou un stress intense) et dure jusqu'à quelques minutes - elle disparaît au repos ou après l'administration de nitroglycérine.
La pratique clinique montre clairement que les symptômes du syndrome coronarien aigu ne doivent pas toujours constituer une image aussi suggestive et évidente.
Par exemple, chez les personnes âgées ou diabétiques, la douleur peut être moins intense ou absente du tout. Les symptômes accompagnant une crise cardiaque peuvent inclure:
- faiblesse, peau pâle et transpiration accrue
- palpitations (causées par une tachycardie sinusale ou des arythmies ischémiques)
- essoufflement (il peut être le seul symptôme du SCA, constituant le soi-disant «masque» de la douleur; peut résulter d'une altération de la fonction du ventricule gauche et d'un œdème pulmonaire dû à un infarctus étendu; il peut être accompagné de crachats de sécrétions mousseuses de couleur sang)
- douleurs abdominales hautes, nausées et vomissements (peuvent survenir notamment en cas d'infarctus de la paroi inférieure du cœur)
- peur et anxiété sévères
Syndrome coronarien aigu - diagnostic
Le diagnostic du SCA est principalement déterminé par les symptômes rapportés par le patient, mais des tests supplémentaires sont effectués pour vérifier la suspicion.
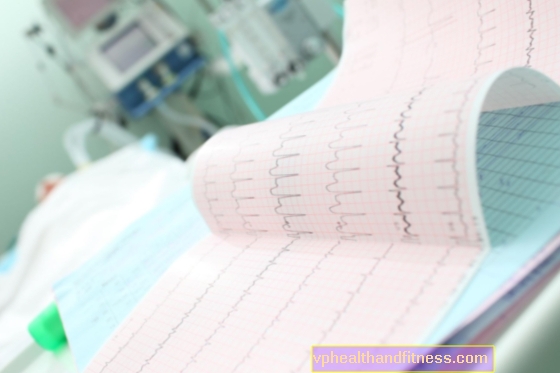
Un test électrocardiographique, ou ECG, est ici d'une importance capitale. Elle est régulièrement effectuée par une équipe médicale d'urgence appelée.
Une caractéristique de «l'ECG de l'infarctus» est le soi-disant Onde de Parde, c'est-à-dire l'élévation du segment ST (d'où le terme d'infarctus STEMI). Cette image diffère de celle observée dans l'infarctus UA ou NSTEMI.
L'interprétation de l'enregistrement ECG n'est cependant pas toujours aussi simple. L'enregistrement pendant l'infarctus peut subir des changements spécifiques au fil du temps - l'infarctus évolue, par conséquent les changements capturés peuvent être moins caractéristiques. Cela nécessite souvent de répéter les tests à intervalles réguliers.
Il est à noter que dans un grand nombre de cas d'angor instable et d'infarctus NSTEMI, l'enregistrement ECG au repos peut être correct.
Un examen supplémentaire peut également être un test d'imagerie tel qu'une échographie cardiaque, c'est-à-dire un ECHO cardiaque. Peut visualiser des anomalies de contraction myocardique causées par une ischémie et une nécrose.
Un test très important effectué dans le cas de syndromes coronariens aigus est la détermination en laboratoire des troponines cardiaques. Les troponines sont des protéines présentes dans les cellules du muscle cardiaque qui jouent un rôle essentiel dans sa contraction.
La nécrose causée par l'ischémie entraîne une augmentation significative de leur taux sanguin. C'est la présence de troponines «positives» - marqueurs de la nécrose myocardique qui permet de définir le syndrome coronarien aigu comme une crise cardiaque (dans l'angor instable, les troponines cardiaques sont inférieures à la limite inférieure de la normale).
Leur concentration ne commence à augmenter qu'après environ 3 heures après la fermeture de l'artère. Par conséquent, il est important de faire deux ou plusieurs déterminations qui peuvent montrer la dynamique de croissance caractéristique.
Syndrome coronarien aigu - traitement
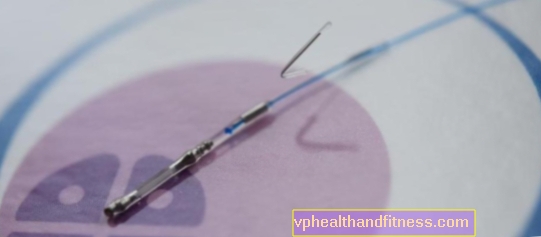
Le pilier du traitement ACS est actuellement l'angiographie coronarienne et l'ICP (PCI). intervention coronarienne percutanée), c'est-à-dire une intervention coronarienne percutanée. La coronarographie (ou angiographie coronarienne) est une méthode invasive d'imagerie des artères coronaires.
Il consiste à insérer des cathéters spéciaux à travers les artères fémorales ou radiales qui appliquent un agent de contraste sur les artères coronaires. L'observation aux rayons X du cœur permet une image dynamique de la circulation coronarienne, ce qui permet de localiser les sténoses et les obstructions. PCI implique plusieurs procédures:
- angioplastie coronarienne percutanée (ACTP) avec ou sans implantation de stent
- et actuellement moins fréquemment utilisé dans des indications spécifiques: l'athérectomie coupante, la rotaablation et la curiethérapie intravasculaire.
La PTCA consiste à restaurer le rétrécissement de l'artère résultant avec un ballonnet percutané, et à l'étape suivante du placement du stent - une bobine spéciale avec une structure en maille, qui est utilisée pour augmenter et maintenir la perméabilité de l'artère coronaire.
De plus en plus, le stenting est réalisé directement - sans élargissement préalable. Actuellement, la pose d'un stent est la méthode la plus courante et la plus efficace d'ICP dans les syndromes coronariens aigus ainsi que dans l'angor stable.
Tout patient diagnostiqué avec un syndrome coronarien aigu avec élévation du segment ST (STEMI) sur la base des symptômes et de l'ECG doit être transporté vers l'unité de cardiologie invasive dès que possible pour une ICP primaire d'urgence. La situation est différente chez les patients souffrant d'angor instable (UA) et d'ACS NSTEMI.
La stratégie de traitement et l'urgence de la procédure dépendent, entre autres:
- l'état du patient
- dynamique des changements de troponine
- ECG
- image du cœur dans ECHO, etc.
Une alternative aux interventions coronariennes percutanées dans STEMI (exclusivement) est la thérapie fibrinolytique, qui consiste en l'administration intraveineuse de médicaments pour «dissoudre» le caillot formé sur la plaque rompue.
Ce traitement, cependant, est moins efficace et comporte un risque plus élevé de complications, en particulier des saignements sévères. Cependant, en raison du réseau bien organisé de laboratoires d'hémodynamique 24 heures sur 24, le traitement fibrinolytique de l'infarctus du myocarde a été repoussé à la marge en Pologne.
Syndrome coronarien aigu - premiers soins
Lors de l'examen du sujet des syndromes coronariens aigus, il convient de consacrer quelques mots aux principes de base de la prise en charge préhospitalière de l'infarctus du myocarde.
- PLUS IMPORTANT: en cas de douleur intense dans la poitrine, le patient (ou une personne de l'environnement) doit immédiatement appeler une ambulance - 112 ou 999
- le patient doit s'allonger en position semi-assise (avec le torse légèrement relevé), en assurant le confort respiratoire - par ex. déboutonner le col de la chemise, ouvrir la fenêtre
- vous pouvez administrer une préparation contenant de l'acide acétylsalicylique à une dose de 150-325 mg (de préférence sous la forme d'un comprimé non enrobé; vous devez le mâcher)
- chez une personne à qui on a prescrit une préparation sublinguale de nitroglycérine pour le soulagement immédiat des symptômes coronariens sous une forme stable de la maladie, une dose unique peut être administrée, aucun soulagement de la douleur dans les 3 à 5 minutes ou son intensification doit entraîner un appel immédiat à une ambulance, si cela n'a pas été fait avant
AVERTISSEMENT! La toux induite et forcée en cas d'infarctus suspecté n'est pas fondée.
AVERTISSEMENT! Le SCA peut entraîner un arrêt cardiaque! La perte de conscience et la perte de souffle obligent votre entourage à commencer la RCR (réanimation cardio-pulmonaire).
Complications des syndromes coronariens aigus
Les syndromes coronariens aigus comportent un risque de complications. Le risque de complications dangereuses pour la santé et la vie est surtout causé par l'infarctus STEMI. Les plus dangereux d'entre eux incluent
- insuffisance cardiaque aiguë sous forme d'œdème pulmonaire ou même de choc cardiogénique (on suppose qu'elle peut survenir lorsqu'un infarctus affecte> 40% de la masse musculaire ventriculaire)
- récidive / ré-infarctus ischémique
- complications mécaniques au sein du cœur: rupture du muscle papillaire, rupture du septum interventriculaire ou de la paroi libre du cœur (ces complications sont rares; leur fréquence varie de 1 à 2%)
- arythmies cardiaques, dont la plus dangereuse est la fibrillation ventriculaire (15-20% des patients atteints de STEMI), qui est en fait un état d'arrêt cardiaque brutal nécessitant une RCP. La FV est associée à une mortalité élevée et aggrave considérablement le pronostic à long terme
- anévrisme cardiaque
Syndrome coronarien aigu - pronostic et rééducation
Survivre à un syndrome coronarien aigu est associé à un risque accru de mortalité au début de la période post-incident et aggrave le pronostic à long terme. Il ne fait aucun doute à quel point il est important que le pronostic précoce et tardif soit diagnostiqué et traité rapidement.
Néanmoins, une bonne gestion après un incident coronarien est importante. Le rôle du traitement non pharmacologique visant à inhiber la progression de l'athérosclérose, qui est associée à la réduction du risque cardiovasculaire, ne peut être surestimé. Ses hypothèses de base sont:
- arrêter de fumer (actif et passif) - le risque de récidive d'un événement coronarien diminue de 50% un an après avoir arrêté de fumer!
- perte de poids
- introduction d'un régime - les patients après un SCA devraient bénéficier d'une consultation diététique; les principes de base sont: un changement qualitatif de l'alimentation (manger plus de légumes et de fruits, pain de grains entiers, poisson, viande maigre), augmenter la consommation de graisses mono- et polyinsaturées au détriment de la réduction des graisses saturées et trans, consommation limitée de sel de table
- augmentation de l'activité physique - des exercices aérobiques d'intensité modérée pendant 30 minutes, au moins 5 fois par semaine, sont particulièrement recommandés
Après une crise cardiaque, le patient subit une rééducation cardiaque. Sa première étape se déroule en milieu hospitalier. La deuxième étape peut avoir lieu dans des conditions stationnaires - hôpital de réadaptation, services de réadaptation cardiaque ou ambulatoires, c'est-à-dire dans les services de soins de jour.
Il couvre des activités multidisciplinaires, y compris l'optimisation du traitement pharmacologique, l'éducation du patient dans le domaine de la prise en charge non pharmacologique et la création de programmes d'exercices optimaux et personnalisés.



















---normy-co-oznacza-podwyszona-kalprotektyna.jpg)


