La maladie de Lyme est causée par Borrelia burgdorferi, une bactérie pathogène qui se transmet lors d'une piqûre de tique. Les personnes touchées sont souvent piquées lorsqu'elles marchent dans les bois. En raison des complications graves qui peuvent survenir, en particulier neurologiques ou cardiologiques, la maladie de Lyme doit être traitée immédiatement.

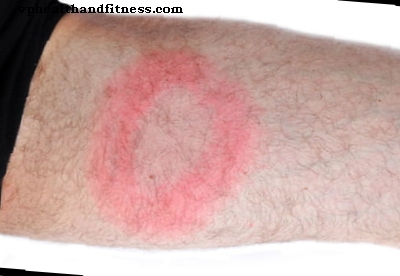
Une sensation de chaleur apparaît la plupart du temps mais n'est pas accompagnée de démangeaisons cutanées. Cette blessure peut parfois passer inaperçue. Un anneau rouge apparaît souvent autour du point central.
Environ 20% des personnes touchées n'ont pas d'éruption cutanée et ne se souviennent pas avoir été mordues.
Cette lésion se propage rapidement au bout de quelques jours mais disparaît en 7 jours environ si un traitement a été prescrit évitant ainsi l'apparition de complications.
L'éruption peut être accompagnée de symptômes évoquant un syndrome pseudo-grippal tels que fatigue, température élevée, douleurs musculaires, maux de tête, frissons, arthralgies, ainsi que la présence d'une augmentation du volume des ganglions lymphatiques.
Si la maladie continue de progresser, elle entrera dans la troisième phase. En l'absence de traitement, la maladie de Lyme continue d'évoluer et affecte de plus en plus d'organes. Ils peuvent apparaître, des troubles du sommeil, des épisodes de tachycardie, une aggravation de la fatigue, des douleurs musculaires de plus en plus invalidantes, des douleurs à la mastication, des problèmes de vision, des difficultés à l'effort physique, des douleurs dans les bras, le dos et les jambes.
L'arthrite de Lyme peut apparaître correspondant à des poussées d'arthrite récurrentes d'évolution chronique. Elle peut apparaître au bout de 4 à 6 semaines, une neuroborréliose qui provoque des douleurs violentes et des paresthésies, le plus souvent nocturne, apparaît sur les voies nerveuses situées autour de la piqûre de tique. Une méningite lymphocytaire peut également être observée ainsi qu'une affection du nerf crânien avec une paralysie faciale périphérique. Des problèmes de vision, d'orientation et de concentration, une perte de mémoire, des épisodes agressifs ainsi qu'une dépression peuvent survenir. L'érythème migrateur, la SEP, continue d'évoluer. Des épisodes de tachycardie ainsi que des troubles du rythme cardiaque peuvent apparaître. Des épisodes de noyade, d'oppression et de toux peuvent également apparaître.
Au cours de cette phase, il n'est pas rare de voir apparaître des épisodes d'infections urinaires, de douleurs intestinales et de diarrhée. Les douleurs musculaires sont aggravées et se propagent aux tendons qui rendent la vie quotidienne de plus en plus désavantageuse. Bien qu'ils ne soient pas fréquents, des infiltrats cornéens, une uvéite antérieure ou une paralysie oculomotrice peuvent survenir.
Les symptômes cutanés se transforment et continuent de se propager et de se modifier. La peau devient violette, même presque noire, elle s'édématise et s'affaiblit pour devenir fine et rabougrie. Ensuite, des lésions caractéristiques d'acrodermatite chronique rabougrie ou de maladie de Pick-Herxheimer et de lymphome cutané bénin apparaissent.
Une sérologie permettant de détecter la présence d'anticorps anti-Borrelia peut être réalisée à partir d'échantillons de peau ou de liquide céphalo-rachidien (LCR).
La sérologie peut être proposée environ 4 à 6 semaines après la piqûre de tique car les anticorps spécifiques anti-Borrelia, les IGM anti-Borrelia, n'apparaissent que 2 à 4 semaines après les piqûres avec un pic à la septième ou huitième semaine.
La positivité de la sérologie ne permet pas de savoir si l'infection est ancienne ou actuelle et une sérologie positive ne permet pas de différencier une infection active d'une ancienne infection qui a été traitée ou non et une infection qui ne provoque aucun symptôme. Une sérologie positive n'est pas toujours liée à une infection active, mais très souvent liée à un contact antérieur avec le micro-organisme Borrelia.
Cependant, un traitement antibiotique est recommandé en cas de suspicion de borréliose avec des symptômes rappelant la maladie de Lyme sans attendre les résultats d'une sérologie qui peut être négative tant que l'infection est présente.
L'interprétation des résultats sérologiques est difficile car il y a des faux négatifs et des faux positifs. En cas de faux négatifs, la sérologie peut être négative au début de l'infection cutanée sans éliminer la maladie. En cas de faux positifs, la sérologie peut être positive sans que la maladie de Lyme soit présente, ceci en raison d'une réaction croisée avec d'autres micro-organismes.
3 techniques peuvent être réalisées pour montrer la présence d'anticorps anti-Borrelia:
Les personnes qui ont besoin d'un traitement pour une infection de faible intensité ont une prescription d'antibiotiques oraux pour une durée d'environ 3 à 4 semaines.
Plusieurs antibiotiques oraux peuvent être prescrits tels que la doxycycline, l'amoxicilline, la céfuroxime et la ceftriaxone. La doxycycline est l'antibiotique le plus souvent prescrit. Il est conseillé chez l'adulte et l'enfant à l'âge de 9 ans, mais contre-indiqué en cours de grossesse et d'allaitement. L'amoxicilline peut être prescrite aux enfants de moins de 9 ans.
Lorsque l'infection causée par la maladie de Lyme se prolonge pendant une très longue période, la prescription de l'antibiotique peut être effectuée dans ce cas pendant plusieurs mois. D'autre part, lorsque les manifestations réapparaissent, les antibiotiques sont également prescrits pour une période plus longue.
Évitez de marcher dans les régions infestées de tiques. Avant de partir, appliquez un produit répulsif sur les vêtements et les parties exposées, sauf sur le visage. N'oubliez pas que ces produits sont déconseillés chez les femmes enceintes et les jeunes enfants.
Au retour d'une promenade à travers une région infestée de tiques, il est conseillé d'examiner minutieusement tout le corps en y mettant de la glace sans oublier le cuir chevelu. Cela permet de détecter et d'éliminer une tique le plus rapidement possible.
Pour retirer une tique, il est préférable d'utiliser des pincettes, de tenir la tique par la tête et de tirer lentement en évitant de l'écraser. Évitez de couvrir la tique avec de l'alcool, de l'éther, de l'huile ou un autre produit chimique et n'utilisez pas d'allumette car cela pourrait faire régurgiter la tique et libérer les bactéries. Ensuite, vous devez désinfecter la partie où la morsure s'est produite avec un antiseptique et vous laver soigneusement les mains avec du savon et de l'eau. Il faut ensuite surveiller la zone de la piqûre de tique pendant environ un mois afin de détecter l'apparition d'une éruption cutanée pouvant mettre en évidence un érythème migrateur.
Il est conseillé de conserver la tique en la déposant dans une bouteille afin d'effectuer d'éventuelles analyses.
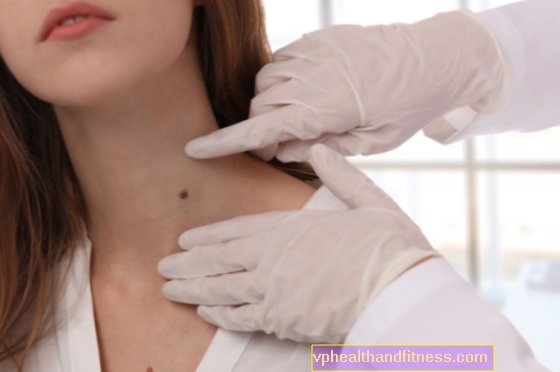
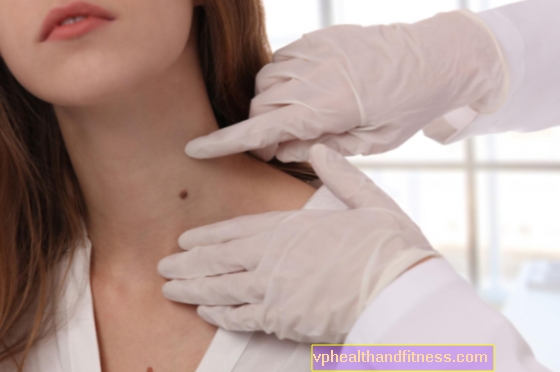
En cas de morsure de tique, un médecin doit être consulté, surtout si des manifestations cutanées apparaissent.
Il est également conseillé d'examiner les animaux de compagnie afin de vérifier qu'ils n'ont pas de tiques.
Étiquettes:
Coupe-Enfant Régénération Glossaire

Les causes
La maladie de Lyme est causée par une bactérie pathogène, Borrelia burgdorferi, qui est transmise lors d'une piqûre de tique.Symptômes
Les membres inférieurs, les cuisses et les jambes sont les plus touchés par les piqûres de tiques. Mais toutes les parties du corps, même le cuir chevelu, peuvent être affectées. La maladie de Lyme évolue en plusieurs étapes qui diffèrent selon chaque personne affectée. On peut observer 3 stades plus ou moins longs.Étape 1
Les manifestations cutanées (érythèmes migrateurs), qui représentent le plus souvent les premières manifestations de la maladie qui affectent plus de 75% des personnes atteintes, peuvent apparaître entre 3 jours et un mois après la piqûre de tique. L'érythème commence à l'endroit où la piqûre de tique s'est produite et ressemble à une forme de macula érythémateuse non douloureuse d'environ 5 cm, qui est centrée par rapport à la piqûre.Une sensation de chaleur apparaît la plupart du temps mais n'est pas accompagnée de démangeaisons cutanées. Cette blessure peut parfois passer inaperçue. Un anneau rouge apparaît souvent autour du point central.
Environ 20% des personnes touchées n'ont pas d'éruption cutanée et ne se souviennent pas avoir été mordues.
Cette lésion se propage rapidement au bout de quelques jours mais disparaît en 7 jours environ si un traitement a été prescrit évitant ainsi l'apparition de complications.
L'éruption peut être accompagnée de symptômes évoquant un syndrome pseudo-grippal tels que fatigue, température élevée, douleurs musculaires, maux de tête, frissons, arthralgies, ainsi que la présence d'une augmentation du volume des ganglions lymphatiques.
Étape 2
Parmi les symptômes pouvant survenir au cours du deuxième stade de la maladie, on retrouve une faiblesse ou une fatigue extrême, des douleurs et raideurs articulaires sévères, des maux de tête, une faiblesse au niveau des muscles du visage, une irritation de la yeux, éruptions cutanées et rythme cardiaque irrégulier.Si la maladie continue de progresser, elle entrera dans la troisième phase. En l'absence de traitement, la maladie de Lyme continue d'évoluer et affecte de plus en plus d'organes. Ils peuvent apparaître, des troubles du sommeil, des épisodes de tachycardie, une aggravation de la fatigue, des douleurs musculaires de plus en plus invalidantes, des douleurs à la mastication, des problèmes de vision, des difficultés à l'effort physique, des douleurs dans les bras, le dos et les jambes.
Étape 3
Au cours du stade 3 de la maladie de Lyme, qui peut durer des années, les manifestations présentes au cours du stade 2 sont aggravées mais apparaissent en plus de nombreuses autres manifestations.L'arthrite de Lyme peut apparaître correspondant à des poussées d'arthrite récurrentes d'évolution chronique. Elle peut apparaître au bout de 4 à 6 semaines, une neuroborréliose qui provoque des douleurs violentes et des paresthésies, le plus souvent nocturne, apparaît sur les voies nerveuses situées autour de la piqûre de tique. Une méningite lymphocytaire peut également être observée ainsi qu'une affection du nerf crânien avec une paralysie faciale périphérique. Des problèmes de vision, d'orientation et de concentration, une perte de mémoire, des épisodes agressifs ainsi qu'une dépression peuvent survenir. L'érythème migrateur, la SEP, continue d'évoluer. Des épisodes de tachycardie ainsi que des troubles du rythme cardiaque peuvent apparaître. Des épisodes de noyade, d'oppression et de toux peuvent également apparaître.
Au cours de cette phase, il n'est pas rare de voir apparaître des épisodes d'infections urinaires, de douleurs intestinales et de diarrhée. Les douleurs musculaires sont aggravées et se propagent aux tendons qui rendent la vie quotidienne de plus en plus désavantageuse. Bien qu'ils ne soient pas fréquents, des infiltrats cornéens, une uvéite antérieure ou une paralysie oculomotrice peuvent survenir.
Les symptômes cutanés se transforment et continuent de se propager et de se modifier. La peau devient violette, même presque noire, elle s'édématise et s'affaiblit pour devenir fine et rabougrie. Ensuite, des lésions caractéristiques d'acrodermatite chronique rabougrie ou de maladie de Pick-Herxheimer et de lymphome cutané bénin apparaissent.
Diagnostic
Le diagnostic de la maladie de Lyme repose sur la notion d'exposition aux piqûres de tiques qui apparaissent dans une région à risque associée à des manifestations rappelant la maladie. Mais les traces de piqûres de tiques ne sont visibles que dans environ 30% des cas et la plupart des symptômes observés ne sont pas spécifiques à la maladie. Le diagnostic de la maladie de Lyme doit être confirmé par des tests biologiques.Une sérologie permettant de détecter la présence d'anticorps anti-Borrelia peut être réalisée à partir d'échantillons de peau ou de liquide céphalo-rachidien (LCR).
La sérologie peut être proposée environ 4 à 6 semaines après la piqûre de tique car les anticorps spécifiques anti-Borrelia, les IGM anti-Borrelia, n'apparaissent que 2 à 4 semaines après les piqûres avec un pic à la septième ou huitième semaine.
La positivité de la sérologie ne permet pas de savoir si l'infection est ancienne ou actuelle et une sérologie positive ne permet pas de différencier une infection active d'une ancienne infection qui a été traitée ou non et une infection qui ne provoque aucun symptôme. Une sérologie positive n'est pas toujours liée à une infection active, mais très souvent liée à un contact antérieur avec le micro-organisme Borrelia.
Cependant, un traitement antibiotique est recommandé en cas de suspicion de borréliose avec des symptômes rappelant la maladie de Lyme sans attendre les résultats d'une sérologie qui peut être négative tant que l'infection est présente.
L'interprétation des résultats sérologiques est difficile car il y a des faux négatifs et des faux positifs. En cas de faux négatifs, la sérologie peut être négative au début de l'infection cutanée sans éliminer la maladie. En cas de faux positifs, la sérologie peut être positive sans que la maladie de Lyme soit présente, ceci en raison d'une réaction croisée avec d'autres micro-organismes.
3 techniques peuvent être réalisées pour montrer la présence d'anticorps anti-Borrelia:
- Le test ELISA, automatisable, est la méthode la plus sensible.
- Immunofluorescence indirecte, l'IFI est une méthode dont la qualité de lecture dépend de l'opérateur.
- Le Western Blot est une méthode utilisée en seconde intention, permettant de confirmer la positivité du résultat positif ou douteux par ELISA ou par immunofluorescence lorsque le patient présente des symptômes pouvant évoquer la maladie de Lyme.
Le traitement
Un traitement antibiotique doit être prescrit dès que possible afin d'éviter les complications de la maladie de Lyme et d'accélérer la guérison. La maladie de Lyme est plus facile à traiter lorsque le traitement est commencé dès que possible. En effet, l'antibiothérapie court le risque d'avoir un effet moins positif sur les personnes dont le diagnostic a été posé trop tard, donc les personnes courent le risque d'avoir des manifestations récurrentes ou persistantes.Les personnes qui ont besoin d'un traitement pour une infection de faible intensité ont une prescription d'antibiotiques oraux pour une durée d'environ 3 à 4 semaines.
Plusieurs antibiotiques oraux peuvent être prescrits tels que la doxycycline, l'amoxicilline, la céfuroxime et la ceftriaxone. La doxycycline est l'antibiotique le plus souvent prescrit. Il est conseillé chez l'adulte et l'enfant à l'âge de 9 ans, mais contre-indiqué en cours de grossesse et d'allaitement. L'amoxicilline peut être prescrite aux enfants de moins de 9 ans.
Complications
Lorsque l'infection est plus grave avec l'apparition, par exemple, de complications neurologiques, articulaires ou cardiaques, un traitement antibiotique par voie intraveineuse, par exemple, comme le céfotaxime, est recommandé dans ce cas.Lorsque l'infection causée par la maladie de Lyme se prolonge pendant une très longue période, la prescription de l'antibiotique peut être effectuée dans ce cas pendant plusieurs mois. D'autre part, lorsque les manifestations réapparaissent, les antibiotiques sont également prescrits pour une période plus longue.
La prévention
Lors d'une promenade en forêt, il est conseillé de porter des chaussures couvrant tout le pied, un pantalon, des chaussettes, un chapeau et une chemise à manches longues pour protéger toutes les parties du corps pouvant être mordues par une tique. De plus, il est conseillé de mettre suffisamment de pantalon à l'intérieur des chaussettes et de choisir des combinaisons de couleur claire pour pouvoir visualiser plus facilement la tique.Évitez de marcher dans les régions infestées de tiques. Avant de partir, appliquez un produit répulsif sur les vêtements et les parties exposées, sauf sur le visage. N'oubliez pas que ces produits sont déconseillés chez les femmes enceintes et les jeunes enfants.
Au retour d'une promenade à travers une région infestée de tiques, il est conseillé d'examiner minutieusement tout le corps en y mettant de la glace sans oublier le cuir chevelu. Cela permet de détecter et d'éliminer une tique le plus rapidement possible.
Pour retirer une tique, il est préférable d'utiliser des pincettes, de tenir la tique par la tête et de tirer lentement en évitant de l'écraser. Évitez de couvrir la tique avec de l'alcool, de l'éther, de l'huile ou un autre produit chimique et n'utilisez pas d'allumette car cela pourrait faire régurgiter la tique et libérer les bactéries. Ensuite, vous devez désinfecter la partie où la morsure s'est produite avec un antiseptique et vous laver soigneusement les mains avec du savon et de l'eau. Il faut ensuite surveiller la zone de la piqûre de tique pendant environ un mois afin de détecter l'apparition d'une éruption cutanée pouvant mettre en évidence un érythème migrateur.
Il est conseillé de conserver la tique en la déposant dans une bouteille afin d'effectuer d'éventuelles analyses.
En cas de morsure de tique, un médecin doit être consulté, surtout si des manifestations cutanées apparaissent.
Il est également conseillé d'examiner les animaux de compagnie afin de vérifier qu'ils n'ont pas de tiques.