Le premier enfant FIV est dans la trentaine. Et elle fait partie des centaines de milliers de personnes qui ont été conçues hors du ventre de leur mère. Mais les réalisations spectaculaires en obstétrique ne s'arrêtent pas là. L'infertilité est traitée de plus en plus efficacement, une maternité tardive est possible et les défauts génétiques du fœtus sont traités sans attendre l'accouchement.
Maternité tardive, maladies qui rendent la grossesse difficile, anomalies congénitales du fœtus - dans la médecine moderne, de nombreux problèmes empêchent les obstétriciens de dormir. De plus en plus de couples mariés se tournent vers eux pour obtenir de l'aide sur laquelle ils ne pouvaient pas compter. Dans les laboratoires de scientifiques, de nombreuses découvertes prometteuses sont faites, qui redonnent aux familles sans enfants l'espoir d'avoir leurs propres enfants. C'est une chance qu'ils n'ont jamais eue auparavant.
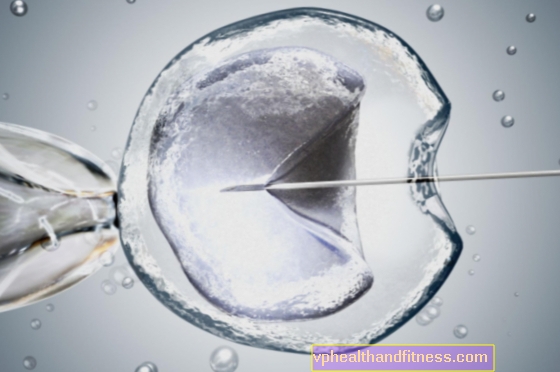
Traitement de l'infertilité - in vitro
Lorsque Luiza Brown, le premier bébé éprouvette au monde, est né en juillet 1978, cela a marqué le début d'une révolution de la fertilité. Pour des dizaines de milliers de couples incapables de concevoir un enfant naturellement, les possibilités de l'insémination artificielle (méthode dite in vitro, ou «en verre») se sont ouvertes.
30 ans ont passé et la méthode, initiée au Royaume-Uni La Grande-Bretagne, après des modifications mineures, est toujours utilisée aujourd'hui. Malheureusement, toujours avec un bonheur variable - les meilleurs centres mondiaux réussissent, c'est-à-dire la grossesse par fécondation in vitro, dans 40 à 50% des cas.
Depuis la naissance de Luisa Brown, la portée du traitement de l'infertilité s'est considérablement élargie, ce qui touche jusqu'à un couple sur cinq en âge de procréer.Dans le passé, seule une femme atteinte de trompes de Fallope pouvait être aidée de cette manière, les méthodes actuelles d'insémination, d'insémination artificielle et les soi-disant la micromanipulation est utilisée dans tous les types d'infertilité chez les femmes et les hommes.
Contrairement à la fécondation in vitro classique - dans laquelle des spermatozoïdes sont ajoutés à un ovule sélectionné - lors de la micromanipulation, un spermatozoïde est introduit directement à l'intérieur de la cellule. Cette méthode permet donc la fécondation en dehors du corps de la mère lorsque seul un seul spermatozoïde est présent dans le sperme.
Les techniques d'insémination artificielle ouvrent non seulement la voie à la maternité pour les personnes sans enfant. Grâce à eux, il est devenu possible ce que nous pouvions lire il y a une douzaine d'années dans les livres de science-fiction: examiner les embryons pour détecter des défauts génétiques, créer un embryon de donneur d'organe qui pourrait sauver la vie de frères et sœurs plus âgés, et enfin la possibilité d'avoir un enfant de femmes plus âgées après la ménopause.
La technologie de la fécondation en éprouvette permet aux parents de reporter la décision de devenir mère, grâce au stockage des cellules reproductrices - spermatozoïdes et ovules - dans des banques spéciales où ils ne vieillissent pas comme leurs propriétaires.
Mais les médecins et les scientifiques sont-ils allés trop loin pour surmonter les barrières biologiques et éthiques? Les partisans de l'obstétrique moderne étouffent la résistance des sceptiques avec un argument: toutes ces découvertes sont une aubaine pour les personnes qui, pour diverses raisons, ne peuvent pas avoir d'enfants. Pourquoi leur refuser ce droit?
Traitement de l'infertilité - directement du congélateur
Déjà aujourd'hui, de nombreux couples et femmes infertiles après des opérations oncologiques radicales peuvent tomber enceintes grâce à une congélation plus sûre des ovules. Les jeunes patients cancéreux qui suivent un traitement par chimiothérapie ou radiothérapie peuvent déposer leurs cellules reproductrices dans une banque appropriée à l'avance et les utiliser après la fin du traitement anticancéreux.
En outre, le stockage des œufs en hibernation devient de plus en plus à la mode chez les femmes qui souhaitent reporter la maternité jusqu'à au moins 40 ans. Ensuite, les chances naturelles de tomber enceinte sont beaucoup plus faibles qu'à l'âge de 20 ou 30 ans, bien qu'elles soient encore assez probables (la mère la plus âgée du monde serait une Espagnole de 67 ans - au printemps 2006, elle a subi une FIV en Amérique latine et en décembre 2006 a donné naissance à des jumeaux).
L'idée de congeler les œufs est simple, mais elle est constamment améliorée: l'idée est de stocker les œufs dans de l'azote liquide pour qu'ils ne soient pas détruits. Les méthodes traditionnelles causent des dommages considérables à l'intérieur de l'œuf, le rendant complètement inutile après décongélation et l'embryon ne se développe pas. Les œufs, malheureusement, ne tolèrent pas bien… la température de –196˚C (contrairement aux spermatozoïdes, qui sont beaucoup plus durables à cet égard).
Les méthodes innovantes utilisées dans les cliniques traitant les couples infertiles, où leurs embryons ou leurs cellules germinales individuelles sont conservés, donnent de meilleures chances de développement de la grossesse. L'une de ces méthodes est la congélation instantanée des œufs dans une très petite quantité de liquide, grâce à laquelle leur intérieur, contrairement à la congélation conventionnelle, reste résistant aux effets des basses températures. La technique s'appelle la vitrification et bien qu'elle soit actuellement considérée comme une méthode expérimentale, elle commence à être utilisée à une échelle croissante.
Traitement de l'infertilité: utérus artificiel
Cependant, bon nombre des expériences de pointe en obstétrique ne vont pas au-delà des laboratoires. Parallèlement aux tentatives d'utiliser des cellules souches pour reconstruire des organes endommagés - tels que le cœur, le foie et le pancréas - les scientifiques s'interrogent sur la création d'un utérus artificiel. Si cela réussit, il sera possible pour les femmes qui essaient sans succès de concevoir un enfant d'avoir une chance de survivre à la maternité, même si le fœtus doit se développer en dehors de leur corps.
Déjà en 2002, une équipe de chercheurs de l'Université Cornell au Royaume-Uni La Grande-Bretagne a annoncé que pour la première fois de l'histoire, il était possible de créer un endomètre artificiel. Des signaux similaires sont également venus du Japon, où un utérus en plastique a été travaillé, rempli de liquide amniotique maintenu à température corporelle.
Cependant, la création d'un substitut utérin mécanique a suscité d'emblée une controverse comparable aux plans de clonage humain. La vie fœtale qui se développe en dehors du corps de la mère, où elle peut répondre aux battements de son cœur, à ses émotions et à ses mouvements naturels, aura-t-elle un effet sur le développement ultérieur après la naissance? Les expériences mentionnées réalisées dans des laboratoires au Royaume-Uni La Grande-Bretagne et le Japon ont dû être supprimés conformément aux directives des comités de bioéthique.
Cependant, bien que le succès de telles expériences, aboutissant à la naissance d'un nouveau-né en bonne santé, reste encore loin, de nombreux experts soulignent déjà au moins quelques avantages. Eh bien, l'utérus artificiel fournira une progéniture non seulement à une femme sans enfant, mais facilitera également le maintien du fœtus en vie lorsque cela est impossible dans des conditions naturelles. Un utérus artificiel peut également minimiser l'inconfort de la grossesse. Bien que cet argument fasse de la maternité le domaine des activités de laboratoire, tout indique que la naissance d'un être humain se développant dans un laboratoire, en dehors de l'organisme maternel, n'est qu'une question de temps.
Traitement des malformations congénitales chez le fœtus
Aurions-nous cru il y a plusieurs années que les malformations congénitales fœtales peuvent être traitées pendant la grossesse, avant la naissance du bébé? Aujourd'hui, diverses interventions chirurgicales, telles que les opérations de hernie rachidienne, l'élimination des malformations cardiaques, la décompression de l'hydrocéphalie, sont effectuées sur des fœtus de plusieurs mois sans attendre l'accouchement. Les échographes modernes vous permettent de voir le fœtus en trois dimensions - l'image est si précise qu'un médecin peut reconnaître une fente palatine ou évaluer le flux sanguin dans le minuscule cerveau d'un bébé se développant à l'intérieur de l'utérus.
Même avant le développement de l'embryon, de nombreux drames peuvent être évités. Grâce à la diffusion des techniques de fécondation in vitro, les médecins sont en mesure de tester le matériel génétique des spermatozoïdes et des ovules pour y détecter la présence de gènes défectueux, puis d'implanter dans l'utérus uniquement les embryons exempts de ces défauts. Cela garantit que le nouveau-né naîtra en bonne santé. La dite Le diagnostic préimplantatoire est actuellement utilisé dans quelques cliniques de traitement de la fertilité (bien qu'il ait commencé à être utilisé dans le monde en 1989), mais avec le temps, le nombre de ces centres et la portée des tests proposés augmenteront certainement. Déjà aujourd'hui, les généticiens peuvent vérifier si les embryons ne développent pas de maladies génétiquement conditionnées telles que l'hémophilie, la fibrose kystique, la phénylcétonurie, la maladie de Huntington ou autres, liées à la transmission de gènes responsables de certains cancers (par exemple le cancer du sein héréditaire).
Au Royaume-Uni Au Royaume-Uni, ce type de diagnostic préimplantatoire peut être utilisé pour sélectionner une progéniture à donner de la moelle osseuse à des frères et sœurs plus âgés malades (Adam Nash est né en 2000, dont le matériel génétique au stade embryonnaire a été testé pour la compatibilité tissulaire avec sa sœur en attente d'une transplantation salvatrice. ).
Encore une fois, les voix des sceptiques sont agitées: sommes-nous sur le point de concevoir des enfants pour des tâches spéciales? La sélection d'embryons destinés au traitement d'autres personnes peut-elle compter sur le soutien de l'éthique? Les généticiens rassurent: on ne peut pas refuser d'aider les parents qui veulent s'occuper de leurs enfants dès le stade embryonnaire. Pourquoi devraient-ils s'informer de la transmission de gènes défectueux seulement après la naissance d'un enfant - est-ce éthique?
mensuel "M jak mama"





















---normy-co-oznacza-podwyszona-kalprotektyna.jpg)


