1 comprimé pow. contient 2 mg d'acétate de cyprotérone et 0,035 mg d'éthinylestradiol. La préparation contient du lactose et du saccharose.
| Nom | Contenu de l'emballage | La substance active | Prix 100% | Dernière modification |
| OC-35 | 3 x 21 pièces, table pow. | Acétate de cyprotérone, Éthinylestradiol | 33,02 PLN | 2019-04-05 |
action
Préparation combinée contenant de l'éthinylestradiol - œstrogène et acétate de cyprotérone - gestagène aux propriétés anti-androgéniques. L'acétate de cyprotérone bloque de manière compétitive la liaison des androgènes aux récepteurs des organes cibles et inhibe indirectement la production d'androgènes dans les ovaires et les glandes surrénales. L'effet clinique de cette action est l'élimination des effets d'une activité androgénique excessive - la disparition des symptômes d'acné (après environ 4 cycles), la normalisation de la séborrhée, la disparition des poils du visage et la réduction de la perte de cheveux dans la calvitie masculine (obtenue après 6 à 10 cycles). Outre son activité anti-androgène, l'acétate de cyprotérone a également un effet progestatif. Il doit être utilisé en association avec l'éthinylestradiol, car l'acétate de cyprotérone seul peut entraîner des troubles du cycle. L'éthinylestradiol est un dérivé synthétique de l'estradiol utilisé dans tous les troubles hormonaux pour lesquels un traitement par l'hormone sexuelle féminine est indiqué. Après administration orale, l'acétate de cyprotérone est complètement absorbé sur une large gamme de doses. La concentration plasmatique maximale d'acétate de cyprotérone est atteinte 1,6 h après l'administration. Puis sa concentration diminue en deux phases dans lesquelles T0,5 est de 0,8 et 2,3 jours. L'acétate de cyprotérone est métabolisé par diverses voies métaboliques. Le principal métabolite dans le plasma est le dérivé 15β-hydroxyle.L'acétate de cyprotérone a une affinité et s'accumule dans le tissu adipeux, puis est progressivement libéré. Après métabolisme dans le foie, il est complètement excrété: 1/3 dans les urines et 2/3 dans les fèces, principalement sous forme de métabolites. L'acétate de cyprotérone est presque entièrement lié à l'albumine sérique (environ 3,5 à 4% de la dose totale reste non liée). La liaison aux protéines n'étant pas spécifique, les modifications de la concentration de la globuline de liaison aux hormones stéroïdiennes n'affectent pas la pharmacocinétique de l'acétate de cyprotérone. Le médicament s'accumule pendant le cycle de traitement. L'état d'équilibre est atteint après environ 16 jours. Avec une utilisation à long terme, l'acétate de cyprotérone s'accumule 2 fois au cours du traitement. L'éthinylestradiol est rapidement et complètement absorbé par le tractus gastro-intestinal et métabolisé très lentement. Après administration de la dose, la concentration maximale d’éthinylestradiol dans le plasma est atteinte après 1,7 heure. La concentration d’éthinylestradiol dans le plasma diminue en deux phases, au cours desquelles T0.5 est de 1 à 2 heures et 20 heures, respectivement. L’éthinylestradiol se lie fortement, mais pas spécifiquement, avec de l'albumine plasmatique. D'accord. 2% reste gratuit. Avec une utilisation continue, l'éthinylestradiol induit la synthèse hépatique de la globuline de liaison aux hormones stéroïdiennes et de la globuline de liaison aux corticostéroïdes.
Dosage
Par voie orale: 1 comprimé pow. tous les jours, à la même heure de la journée, pendant 21 jours. Puis une pause de 7 jours avant de commencer le pack suivant. Le temps nécessaire pour soulager les symptômes est d'au moins 3 mois. La nécessité d'un traitement continu doit être réévaluée périodiquement par le médecin traitant. - Selon le message de sécurité de juillet 2013. Prenant la préparation pour la première fois. La préparation commence pour la première fois le premier jour de la menstruation - cela offre une protection contre les grossesses non désirées dès le premier cycle de traitement. En prenant le premier comprimé au jour 5 du cycle, vous devez utiliser des mesures contraceptives supplémentaires ou ne pas avoir de rapports sexuels tout au long du premier cycle. Ce cycle peut être fertile (ovulation possible due à un contrôle insuffisant, trop tardif - à partir du 5ème jour - de la sécrétion d'hormones sexuelles). Après 21 jours, il y a une pause de 7 jours dans l'utilisation de la préparation avant de commencer le paquet suivant. Des saignements menstruels devraient survenir pendant la période d'interruption. Que ce soit terminé ou non, après 7 jours, il est nécessaire de prendre le premier comprimé de la plaquette suivante. Si vous avez déjà pris un autre contraceptif combiné. La prise de la préparation doit être débutée le lendemain de la pause de 7 jours résultant du calendrier d'utilisation de la préparation actuelle ou le lendemain de la prise du dernier comprimé inactif (sans teneur en hormones) de l'emballage actuel (le patient doit être invité à demander au médecin ou au pharmacien en cas de doute). Si vous avez déjà utilisé des mini-pilules (pilules à ingrédient unique). Vous pouvez arrêter de prendre les mini-pilules n'importe quel jour et prendre le médicament à la place en même temps. La patiente doit utiliser d'autres méthodes de contraception si elle a des rapports sexuels dans les 7 premiers jours suivant la prise de la préparation. Si vous avez déjà utilisé des injections contraceptives, un implant ou un DIU libérant du gestagène. Vous devez commencer à prendre la préparation le jour de la prochaine injection ou du retrait de l'implant ou du DIU. Si la patiente a des rapports sexuels au cours des 7 premiers jours de prise de la préparation, d'autres méthodes de contraception doivent être utilisées simultanément. Prendre la préparation après un accouchement ou une fausse couche naturelle ou artificielle. L'utilisation de la préparation doit commencer 21 à 28 jours après l'accouchement. Chez les patientes qui ont eu des rapports sexuels avant l'administration de la préparation, la préparation ne doit pas être administrée avant la première menstruation naturelle, afin de s'assurer que la patiente n'est pas enceinte. Des méthodes de contraception supplémentaires doivent être utilisées pendant les 7 premiers jours suivant la prise de la préparation. N'utilisez pas la préparation pendant l'allaitement. Gestion des comprimés manqués. Si le comprimé oublié est pris dans les 12 heures, l'efficacité du médicament est maintenue. Prenez le comprimé dès que possible et prenez le suivant à l'heure habituelle. Si le temps écoulé est supérieur à 12 heures, l'efficacité du médicament peut être réduite. Il est donc recommandé d'utiliser des méthodes de contraception supplémentaires pendant 7 jours consécutifs (temps pris pour 7 comprimés consécutifs). Si la patiente a oublié de prendre les comprimés et que le saignement attendu n'est pas survenu pendant le premier intervalle sans comprimé, la possibilité d'une grossesse doit être envisagée. Comprimé oublié de la semaine 1. Prenez le comprimé oublié dès que vous vous en rendez compte, même si cela signifie prendre deux comprimés en même temps et prendre le suivant en même temps. Des méthodes de contraception supplémentaires doivent être utilisées pendant les 7 prochains jours. Si vous avez eu des relations sexuelles dans la semaine précédant l'oubli du comprimé, il existe un risque de grossesse. Comprimé oublié de la semaine 2 Prenez le comprimé oublié dès que vous vous en rendez compte, même si cela signifie prendre deux comprimés en même temps et prendre le suivant en même temps. L'efficacité contraceptive de la préparation est maintenue et aucune mesure contraceptive supplémentaire n'est nécessaire. Comprimés oubliés au cours de la semaine 3 Le patient doit choisir l'une des options suivantes: 1. La femme doit prendre le comprimé oublié dès que possible et le suivant à l'heure habituelle, même si cela signifie prendre deux comprimés en même temps. La prise des comprimés de l'emballage suivant doit être commencée immédiatement après avoir terminé l'emballage actuel, c'est-à-dire sans interruption de 7 jours pour prendre la préparation. Des saignements se produiront après la fin de la deuxième plaquette, mais vous pouvez présenter des taches ou des saignements légers les jours où vous prenez les comprimés. 2. Le patient peut également ne plus prendre les comprimés de la plaquette actuelle, faire une pause de 7 jours ou moins (vous devez également inclure le jour où un comprimé a été oublié), puis continuer avec la plaquette suivante. Si la patiente a oublié de prendre les comprimés et que le saignement attendu n'est pas survenu pendant le premier intervalle sans comprimé, la possibilité d'une grossesse doit être envisagée. Conseils en cas de vomissements ou de diarrhée aiguë. Si vous présentez des vomissements ou une diarrhée sévère, les substances actives peuvent ne pas être complètement absorbées. Si des vomissements ou une diarrhée sévère surviennent dans les 3-4 heures suivant la prise du comprimé, les conseils ci-dessus doivent être suivis pour les comprimés oubliés. Procédure en cas d'intention de retarder l'apparition des saignements menstruels. Les saignements peuvent être retardés si, après la fin de la plaquette actuelle, vous commencez à prendre les comprimés du suivant sans interruption de 7 jours. Vous pouvez prendre des comprimés jusqu'à épuisement de l'emballage. Des saignements ou des taches peuvent apparaître lors de l'utilisation du pack suivant. L'emballage suivant doit être commencé après la pause de 7 jours. Procédure en cas d'intention de changer le jour du saignement menstruel. Si vous souhaitez reporter le saignement à un autre jour de la semaine que selon votre schéma posologique, raccourcissez l'intervalle suivant sans comprimé du nombre de jours pendant lesquels vous souhaitez reporter le saignement. Plus l’intervalle sans comprimé est court, plus le risque d’absence de saignement de privation est grand. Un léger saignement ou des taches peuvent survenir avec la plaquette suivante. Des saignements inattendus se produisent. Des saignements vaginaux irréguliers (spottings ou saignements menstruels) peuvent survenir au cours des premiers mois d'utilisation. Néanmoins, vous devez continuer à prendre les comprimés. Les saignements vaginaux irréguliers s'arrêtent généralement après 3 cycles de traitement. Si le saignement persiste, devient abondant ou réapparaît, vous devez le signaler à votre médecin. Aucun saignement ne se produit. Si vous avez pris tous les comprimés au bon moment, si vous n'avez pas eu de diarrhée ou de vomissements sévères ou si vous prenez d'autres médicaments, les chances de devenir enceinte sont faibles. Elle devrait continuer à suivre la préparation. Si vous ne saignez pas pendant les deux prochains mois, vous pourriez être enceinte. Le patient doit consulter un médecin immédiatement. Ne commencez pas la plaquette suivante avant d'être sûre de ne pas être enceinte.
Les indications
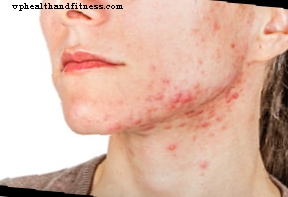
Traitement de l'acné modérée à sévère (avec ou sans séborrhée) associée à une sensibilité aux androgènes et / ou à l'hirsutisme chez les femmes en âge de procréer. La préparation ne doit être utilisée dans le traitement de l'acné qu'en cas d'échec du traitement local et de l'antibiothérapie systémique. La préparation étant également un contraceptif hormonal, elle ne doit pas être utilisée en association avec d’autres contraceptifs hormonaux.
Contre-indications
Hypersensibilité aux substances actives ou à l'un des excipients. Utilisation simultanée avec un autre contraceptif. Thrombose veineuse actuelle ou passée (thrombose veineuse profonde, embolie pulmonaire). Thrombose artérielle actuelle ou antérieure (par exemple infarctus du myocarde) ou symptômes prodromiques (par exemple angor et accident ischémique transitoire). AVC actuel ou passé. La présence d'un facteur de risque grave ou de facteurs de risque multiples de thrombose veineuse ou artérielle, tels que: diabète sucré avec complications vasculaires, hypertension artérielle sévère, dyslipoprotéinémie sévère. Prédisposition héréditaire ou acquise à la thrombose veineuse ou artérielle, par exemple résistance à la protéine C active (APC), déficit en antithrombine III, déficit en protéine C, déficit en protéine S, hyperhomocystéinémie et anticorps antiphospholipides (anticorps anticardiolipine, anticoagulant lupique). Antécédents de migraine avec symptômes neurologiques focaux. Cancer connu ou suspecté du sein ou des organes reproducteurs, ou tout autre cancer hormono-dépendant, présent ou dans le passé. Saignements vaginaux inexpliqués. Insuffisance hépatique sévère passée ou actuelle tant que les paramètres de la fonction hépatique ne sont pas revenus à la normale. Tumeurs hépatiques actuelles ou antécédents (bénignes ou malignes). Pancréatite, présente ou passée, avec élévation des triglycérides. Grossesse ou suspicion de grossesse. Allaitement maternel. La préparation n'est pas utilisée chez les hommes.
Précautions
La préparation a une composition similaire aux contraceptifs oraux combinés. Le temps nécessaire pour soulager les symptômes est d'au moins 3 mois - la nécessité de poursuivre le traitement doit être revue périodiquement par le médecin traitant. Des précautions particulières doivent être prises lors de l'utilisation de la préparation si le patient a: diabète, obésité, hypertension artérielle, cardiopathie valvulaire ou troubles du rythme cardiaque, inflammation des veines de surface, varices, crises de migraine, épilepsie, thrombose, crise cardiaque ou accident vasculaire cérébral chez des parents proches, maladie du foie ou de la vésicule biliaire, lupus érythémateux disséminé (LED), décoloration de la peau (pigmentation brun jaunâtre appelée chloasma), augmentation des taux de cholestérol ou de triglycérides dans le sang, maladie de Crohn ou colite ulcéreuse. Si l'un de ces symptômes apparaît et si les symptômes de l'hirsutisme apparaissent ou s'aggravent, veuillez contacter votre médecin. Si l'une des conditions ou facteurs de risque énumérés ci-dessous est présente, les avantages et les risques de l'utilisation de la préparation doivent être pesés chez chaque femme et discutés avec la femme avant qu'elle ne décide de commencer à utiliser la préparation. En cas de détérioration, d'exacerbation ou de première apparition de l'une des conditions ou facteurs de risque mentionnés ci-dessus, la femme doit contacter son médecin qui décidera s'il est nécessaire d'arrêter de prendre la préparation. L'utilisation de la préparation est associée à un risque accru de thromboembolie veineuse (TEV). L'excès de risque de TEV est le plus élevé au cours de l'année 1 d'utilisation chez les femmes qui commencent à l'utiliser pour la première fois et lors de la reprise ou du changement de contraceptif oral après une interruption sans comprimé d'au moins un mois. La thromboembolie veineuse peut être mortelle dans 1 à 2%. Des études épidémiologiques ont montré que le risque de TEV est 1,5 à 2 fois plus élevé chez les utilisatrices que chez les utilisatrices de COC contenant du lévonorgestrel, et peut être comparable au risque de COC contenant du désogestrel, du gestodène ou drospirénone. Le groupe de patients utilisant la préparation peut comprendre des patients présentant un risque intrinsèquement accru de maladies cardiovasculaires, telles que celles associées au syndrome des ovaires polykystiques. Des études épidémiologiques ont également montré une association entre l'utilisation de contraceptifs hormonaux et un risque accru de thromboembolie artérielle (infarctus du myocarde, accident ischémique transitoire). Très rarement, une thrombose d'autres vaisseaux sanguins, par exemple des veines et artères hépatiques, mésentériques, rénales, cérébrales ou rétiniennes, a été rapportée chez les utilisatrices de contraceptifs. Les facteurs qui augmentent le risque de développer une thromboembolie veineuse comprennent: l'âge; tabagisme (le risque augmente en plus avec l'augmentation du nombre de cigarettes fumées et avec l'âge, en particulier chez les femmes de plus de 35 ans, à qui il est fortement conseillé d'arrêter de fumer si elles ont l'intention d'utiliser la préparation); antécédents familiaux positifs (c'est-à-dire présence de thromboembolie veineuse chez les frères et sœurs ou les parents à un âge relativement jeune) - si une prédisposition génétique est suspectée, la femme doit être référée pour une consultation spécialisée avant de décider d'utiliser un contraceptif; immobilisation prolongée, chirurgie extensive, toute intervention chirurgicale des membres inférieurs ou traumatisme grave - dans les situations ci-dessus, il est recommandé d'arrêter d'utiliser la préparation (au moins 4 semaines avant la chirurgie prévue) et de ne reprendre la prise que 2 semaines après rétablissement, un traitement anticoagulant doit être envisagé si la préparation n'est pas interrompue prématurément; obésité (indice de poids corporel supérieur à 30 kg / m2). Les facteurs qui augmentent votre risque de thromboembolie artérielle ou d'accident vasculaire cérébral comprennent: l'âge; tabagisme (le risque augmente en plus avec l'augmentation du nombre de cigarettes fumées et avec l'âge, en particulier chez les femmes de plus de 35 ans, à qui il est fortement conseillé d'arrêter de fumer si elles ont l'intention d'utiliser la préparation); dyslipoprotéinémie; obésité (indice de poids corporelplus de 30 kg / m2); hypertension; migraine; maladie cardiaque valvulaire; fibrillation auriculaire; antécédents familiaux positifs (présence de troubles thrombotiques artériels chez les frères et sœurs ou les parents à un âge relativement jeune) - si une prédisposition génétique est suspectée, la femme doit être référée à un spécialiste pour consultation avant de décider d'utiliser un contraceptif. D'autres conditions médicales associées à des événements cardiovasculaires indésirables comprennent le diabète sucré, le lupus érythémateux disséminé, le syndrome hémolytique et urémique, la maladie inflammatoire chronique de l'intestin (par exemple la maladie de Crohn ou la colite ulcéreuse) et la drépanocytose. Le risque accru de thromboembolie dans la puerpéralité doit être pris en compte. L'augmentation de la fréquence ou de la gravité de la migraine pendant l'utilisation de la préparation (qui peut prédire la survenue d'un accident vasculaire cérébral) peut être une raison pour l'arrêt immédiat de son utilisation. Il n'y a pas de consensus sur le rôle des varices et de la thrombophlébite superficielle dans la TEV. Les femmes utilisant la préparation doivent être particulièrement encouragées à contacter leur médecin si des symptômes de thrombose apparaissent. En cas de thrombose suspectée ou confirmée, le traitement doit être interrompu. Une méthode de contraception appropriée doit être instaurée en raison des effets tératogènes des anticoagulants (dérivés de la coumarine). Des études épidémiologiques ont rapporté un risque accru de cancer du col de l'utérus avec l'utilisation à long terme de contraceptifs oraux. Cependant, le risque peut ne pas être directement lié à l'utilisation de ces préparations, mais peut être dû à un comportement sexuel spécifique ou à d'autres facteurs tels que l'infection par le papillomavirus (HPV). Des études épidémiologiques ont montré un risque relatif légèrement accru de développer un cancer du sein chez les utilisatrices de contraceptifs hormonaux. Le risque disparaît progressivement dans les 10 ans après l'arrêt des contraceptifs hormonaux. Lorsque des plaintes sévères dans la partie supérieure de l'abdomen, une hypertrophie du foie ou des signes d'hémorragie intra-abdominale surviennent, la possibilité d'une tumeur hépatique doit être considérée dans la différenciation. L'efficacité de la préparation peut diminuer en cas d'oubli de comprimés, de troubles gastro-intestinaux ou lors de l'utilisation simultanée d'autres médicaments. En cas de saignements irréguliers, l'évaluation correcte de la cause de leur apparition n'est possible qu'après la période d'adaptation de l'organisme, d'une durée d'environ 3 cycles. Si des saignements irréguliers surviennent ou persistent après des cycles réguliers précédents, des causes non hormonales doivent être envisagées et des tests diagnostiques appropriés (avec curetage de la cavité utérine, si nécessaire) doivent être effectués pour diagnostiquer une tumeur maligne ou déterminer une grossesse. Les saignements de privation peuvent ne pas survenir chez certaines femmes pendant l'intervalle sans comprimé. La préparation contient du saccharose - ne doit pas être utilisé chez les patients présentant une intolérance héréditaire rare au fructose, un déficit en sucrase-isomaltase ou une malabsorption du glucose-galactose. La préparation contient du lactose - ne doit pas être utilisé chez les patients présentant des problèmes héréditaires rares d'intolérance au galactose, un déficit en lactase de Lapp ou une malabsorption du glucose-galactose.
Activité indésirable
L'utilisation de la préparation est associée à un risque accru de thromboembolie (fréquence - rare). Effets secondaires graves: thromboembolie veineuse; thromboembolie artérielle; tumeurs hormono-dépendantes; maladie du foie; lupus érythémateux disséminé (SLE); chorée. Effets secondaires mineurs, survenant principalement pendant les premiers mois de prise de la préparation: douleur oculaire lors de l'utilisation de lentilles de contact; nausées et inconfort d'estomac; changement de poids; maux de tête; changements dans la libido, dépression; taches ou saignements au milieu du cycle; éruption cutanée, démangeaisons, mycose, changements cutanés, perte de cheveux; douleur dans la poitrine.
Grossesse et allaitement
La préparation est contre-indiquée pendant la grossesse si une grossesse est suspectée et pendant l'allaitement. Si une grossesse est détectée pendant l'utilisation, la préparation doit être arrêtée immédiatement.
commentaires
Avant de commencer le traitement avec la préparation ou après une interruption de son utilisation, il est nécessaire de procéder à des antécédents médicaux et à un examen approfondis afin de détecter les contre-indications à l'utilisation et de prendre en compte les avertissements. Des examens médicaux périodiques doivent être effectués régulièrement. La fréquence et le type de tests sont déterminés individuellement par le médecin pour chaque patient, cependant, la pression artérielle, l'état des seins, de la cavité abdominale et des petits organes pelviens, y compris l'examen cytologique, doivent être surveillés.
Les interactions
Médicaments susceptibles de réduire l'efficacité des contraceptifs oraux: médicaments susceptibles de réduire la circulation entérohépatique des œstrogènes et d'abaisser la concentration d'éthinylestradiol, par exemple les antibiotiques pénicilline et tétracycline (ampicilline, rifampicine, griséofulvine); inducteurs d'enzymes hépatiques, y compris le ritonavir - un médicament contre l'infection par le VIH, certains médicaments pour traiter l'épilepsie (par exemple primidone, hydantoïne, phénytoïne, barbituriques, carbamazépine, oxcarbamazépine, topiramate, felbamate), préparations à base de plantes contenant du millepertuis - vous ne devez pas utilisez des préparations à base de plantes contenant du millepertuis pendant le traitement avec la préparation. Si les médicaments mentionnés ci-dessus sont utilisés en concomitance avec des contraceptifs oraux pendant au plus une semaine, des méthodes de contraception supplémentaires doivent être utilisées à la fois pendant leur prise et pendant 7 jours après leur arrêt. Les femmes traitées en concomitance avec la rifampicine ou d'autres inducteurs des enzymes hépatiques doivent utiliser des mesures contraceptives supplémentaires pendant la prise de l'antibiotique et pendant 28 jours après l'arrêt de l'antibiotique.
Prix
OC-35, prix 100% PLN 33.02
La préparation contient la substance: acétate de cyprotérone, éthinylestradiol
Médicament remboursé: OUI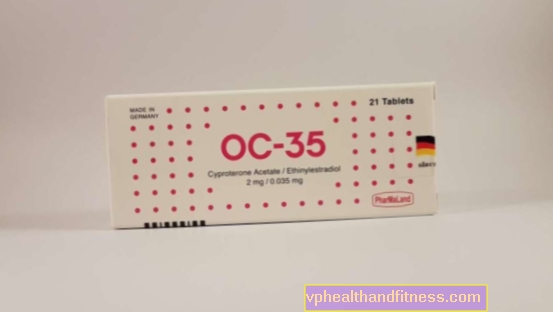

.jpg)









---na-czym-polega-wskazania-powikania.jpg)