L'arthrite réactive (anciennement le syndrome de Reiter) est une maladie rhumatismale qui provoque de nombreux symptômes. En conséquence, il est difficile de diagnostiquer, mais encore plus difficile de trouver ses causes. Il a été noté, cependant, que l'arthrite réactive se développe le plus souvent après des infections, y compris système génito-urinaire (par exemple chlamydiose). Quelles sont les causes et les symptômes de l'arthrite réactive? Comment se déroule le traitement?
L'arthrite réactive (ReA), également connue sous le nom de syndrome de Reiter, syndrome de Fiessinger-Leroy ou arthrite post-infectieuse, est une maladie classée à la fois comme des spondylarthropathies systémiques et séronégatives, un groupe de maladies rhumatismales associées à arthrite associée à la spondylarthrite, et donc au même groupe de maladies, qui comprennent, entre autres la spondylarthrite ankylosante, l'arthrite psoriasique et la maladie de Whipple. L'essence de l'arthrite réactive est une inflammation non purulente des articulations, qui est associée à une infection antérieure des systèmes digestif, génito-urinaire ou, moins fréquemment, respiratoire. En outre, il existe des symptômes provenant d'autres systèmes et organes.
La prévalence mondiale de l'arthrite réactive est estimée à 30-200 / 100 000.
Arthrite réactive - causes et facteurs de risque
Les causes exactes de l'arthrite réactive sont inconnues, mais deux facteurs jouent un rôle important dans son développement - infectieux (bactéries) et génétique (gène HLA B27).
Selon les observations des médecins, la maladie est le plus souvent une complication après une infection bactérienne du système digestif, génito-urinaire ou, moins fréquemment, du système respiratoire, le plus souvent causée par des bactéries, telles que: Chlamydia trachomatis et pneumoniae, Ureaplasma urealyticum, Salmonella, Shigella ou Campylobacter.
La présence de l'antigène HLA B27 joue également un rôle important (elle survient chez 65 à 80% des patients). C'est une protéine qui aide le système immunitaire à reconnaître ses propres cellules et à distinguer les antigènes du soi et du non-soi. Sa présence est associée au risque de développer plusieurs maladies auto-immunes (celles dans lesquelles le corps s'attaque). On pense que le risque de développer une arthrite réactive est 50 fois plus élevé chez les personnes atteintes d'antigène HLA B27 que chez les personnes qui n'en ont pas. Cependant, son rôle dans la cause de la maladie n'est pas entièrement compris.
À leur tour, les facteurs de risque sont le sexe (les symptômes de l'arthrite réactive surviennent 15 fois plus souvent chez les hommes que chez les femmes) et l'âge (la maladie survient le plus souvent chez les personnes âgées de 20 à 40 ans).
Arthrite réactive - symptômes
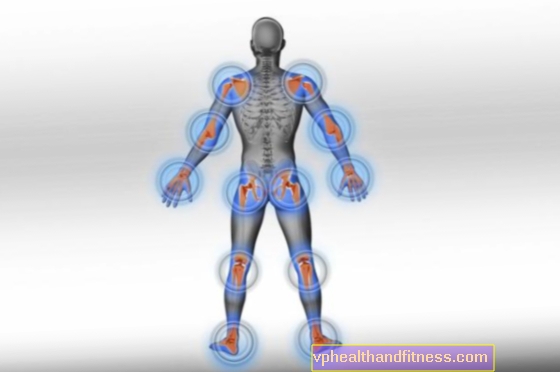
- arthrite - inflammation articulaire unique ou asymétrique des articulations multiples (généralement des articulations du genou et de la cheville ou des poignets et des articulations interphalangiennes des mains) - une augmentation de la douleur au genou, à la cheville ou au pied ou une douleur et un gonflement des doigts (appelés doigts de saucisse) sont caractéristiques;
- enthésite - les symptômes sont la douleur au talon, les symptômes de la tendinite d'Achille, les symptômes du soi-disant coude de tennis ou coude de golfeur;
- inflammation de la colonne vertébrale - douleur au bas du dos (douleur au bas du dos), raideur de la colonne vertébrale, douleur dans les fesses apparaissent;
Environ 15-30 pour cent. les patients développent une arthrite chronique ou une sacro-iliite récurrente et / ou une arthrite de la colonne vertébrale.
- des changements inflammatoires dans l'organe de la vision, le plus souvent une conjonctivite (moins fréquemment une ulcération cornéenne, une iritis ou une uvéite) - des yeux rouges, un gonflement conjonctival et un larmoiement apparaissent;
L'antigène HLA B27 est responsable d'une évolution plus sévère et d'une apparition plus fréquente de symptômes de la colonne vertébrale et de l'organe de la vision.
- urétrite et / ou cystite - se manifestant par une douleur et une sensation de brûlure en urinant, en urinant avec écoulement trouble, blanc-jaune;
Les femmes peuvent avoir une vaginite ou une cervicite, et les hommes peuvent devenir enflammés avec des testicules, des épididymes, des vésicules séminales ou de la prostate (généralement après des antécédents de chlamydiose).
- inflammation de l'intestin, qui se manifeste entre autres diarrhée et douleurs abdominales;
- modifications du système cardiovasculaire - peuvent apparaître sous la forme d'une myocardite avec une altération de la conduction auriculo-ventriculaire;
- modifications des muqueuses et de la peau - éruptions maculopapuleuses et squameuses avec hyperkératose (en particulier sur la surface plantaire des pieds), acné. Changements trophiques sur les ongles. Érosions orales, situées sur le palais dur, le palais mou, les gencives, la langue et les joues;
De plus, des symptômes systémiques tels que fièvre, faiblesse, frissons, etc. peuvent apparaître.
Arthrite réactive - diagnostic
Des analyses de sang, d'urine, de selles, de liquide synovial et de synovial, des tests d'imagerie (radiographie des articulations) et la détermination de l'antigène HLA-B27 sont effectués.
Arthrite réactive - traitement
Les patients doivent limiter leur activité physique (en particulier les articulations touchées). La rééducation est recommandée. La physiothérapie et la kinésithérapie sont également utiles.
Le patient reçoit des anti-inflammatoires non stéroïdiens (pour minimiser la douleur). Dans les cas plus graves, votre médecin peut vous prescrire des glucocorticostéroïdes (mais seulement pour une courte période). Si les symptômes de la maladie persistent pendant plus de 3 mois ou si les anti-inflammatoires non stéroïdiens sont inefficaces, il est recommandé d'ajouter des antirhumatismaux modificateurs de la maladie (ARMM), par exemple la sulfasalazine, le méthotrexate, l'azathioprine. L'antibiothérapie n'est indiquée qu'en cas d'infection active et est principalement liée à une infection Chlamydia.
Les lésions cutanées peuvent être traitées localement avec des glucocorticoïdes et des agents kératolytiques (ils adoucissent la couche cornée épaissie de l'épiderme). Les modifications de la muqueuse buccale disparaissent spontanément et ne nécessitent pas de traitement.
En cas d'inflammation oculaire, le traitement doit être effectué par un ophtalmologiste.