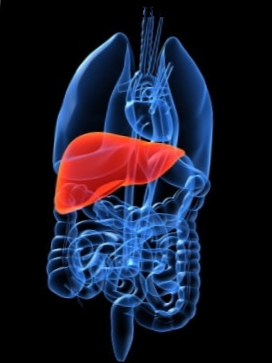
Le terme stéatose hépatique fait référence à une maladie du foie caractérisée par une accumulation d'acides gras et de triglycérides dans les cellules hépatiques. L'alcool est une cause fréquente de stéatose hépatique et est un facteur qui doit toujours être pris en compte chez un patient souffrant de stéatose hépatique. L'accumulation de graisse dans les cellules hépatiques peut provoquer une inflammation du foie, avec la possibilité de développer une fibrose et éventuellement de se terminer par des lésions hépatiques chroniques (ou cirrhose).
Les causes
En plus de la consommation d'alcool, il existe certains mécanismes qui se sont révélés très importants dans le développement de la maladie, tels que la résistance à l'insuline, le stress oxydatif ou la libération de cytokines.
Problème très fréquent
La découverte d'un foie gras est extrêmement fréquente. Cette maladie est associée à divers facteurs de risque tels que l'obésité, le diabète, l'hypercholestérolémie, l'hypertrigicéridémie et le sexe féminin.
Cependant, il est de plus en plus fréquent de trouver des personnes atteintes de stéatose hépatique sans ces facteurs de risque.
Il ne donne généralement pas de symptômes
Le foie gras est généralement asymptomatique et n'est découvert qu'après une échographie abdominale (ou échographie) montrant le foie avec une échogénicité accrue ("brillante"). L'autre façon de parvenir au diagnostic consiste à trouver des taux élevés d'aminotransférases (transaminases) dans un test sanguin de routine. Certaines personnes se plaignent de douleurs abdominales légères à modérées dans l'hypochondre droit (la zone où se trouve le foie). Seul un petit pourcentage de patients développent des symptômes d'insuffisance hépatique.
Le diagnostic
Le diagnostic de stéatose hépatique est basé sur les résultats de la biopsie hépatique. Cela montre une accumulation de graisse dans les hépatocytes, et il peut également y avoir différents degrés d'inflammation et de fibrose. Bien que la biopsie hépatique soit le seul test qui certifie le diagnostic et soit une procédure à faible risque, toutes les personnes soupçonnées de stéatose hépatique ne sont pas soumises à cette procédure. Il est courant de faire un diagnostic présomptif de stéatose hépatique chez une personne ayant des images suggestives (échographie, tomodensitométrie ou imagerie par résonance magnétique).
La biopsie hépatique est cependant le seul test qui distingue entre la "stéatose simple" (accumulation de graisse) et la "stéatohépatite" (graisse associée à l'inflammation et à la fibrose). Certaines personnes atteintes de stéatose hépatique présentent en outre des taux élevés de transaminases sanguines ou d'aminotransférases (SGOT et SGPT, également appelées ALT et AST). Dans ces cas, il est important d'exclure d'autres causes d'inflammation du foie, telles que le virus de l'hépatite B et l'hépatite C, l'hémochromatose et l'hépatite auto-immune, entre autres.
Prévisions et conséquences
La plupart des personnes atteintes de stéatose hépatique ne développeront pas de maladie aux conséquences graves. Environ 20% des sujets peuvent avoir un certain degré de fibrose hépatique dans la biopsie, qui peut évoluer vers des stades plus avancés de la maladie, tels que la cirrhose et le cancer du foie. Le foie gras est probablement la cause la plus fréquente de cirrhose cryptogénique (cirrhose, sans cause apparente).
Le traitement
Elle consiste principalement à normaliser le poids et à augmenter l'activité physique. L'obésité et le surpoids, les principaux facteurs de risque, sont modifiables par des changements de style de vie. Il est également recommandé d'éviter l'alcool et les médicaments inutiles. Chez les patients qui sont à des stades plus avancés de la maladie (inflammation ou fibrose hépatique majeure), certains médicaments peuvent aider, comme les antioxydants (vitamine E) ou les agents sensibilisants à l'insuline. L'utilisation de la pioglitazone, qui a montré des avantages en normalisant les aminotransférases et l'histologie hépatique, reste quelque peu controversée.